Glaukoma – tai liga, kuri tyliai pasiglemžia daugelio žmonių regėjimą. PSO skelbia, jog glaukoma – antroji pagrindinė aklumo priežastis. Manoma, jog Lietuvoje šia liga serga apie 32 tūkstančius žmonių, o kasmet nustatoma apie 10 tūkstančių naujų atvejų. Susirgusieji glaukoma dažnai net nežino, jog serga, o diagnozė neretai nustatoma jau ligai pažengus, atliekant akių profilaktinį patikrinimą. Manoma, jog virš 40 metų amžiaus 2-3 proc. žmonių suserga glaukoma. Būtent tokio amžiaus žmonės kviečiami profilaktiškai pasitikrinti akis.
Kas yra glaukoma?
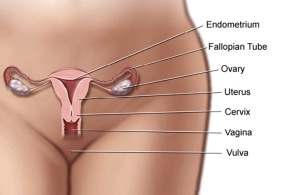
Glaukoma – tai akių ligų grupė, pažeidžianti regos nervą, o to pasakoje prarandamas regėjimas bei vystosi aklumas. Regos nervą sudaro daugiau nei 1 milijonas nervinių skaidulų, jo pagalba akių tinklainė „sujungiama“ su smegenimis ir konvertuojamas vaizdas. Sveikas regos nervas būtinas geram regėjimui. Atsiradus regos nervo pažeidimui žmogui silpsta regėjimas, siaurėja akiplotis, vaizdas matomas tarsi pro vamzdį.

Akis turi priekinę ir užpakalines kameras, kurias užpildo skystis, sudarytas iš įvairių druskų ir kitų maisto medžiagų. Šis skystis maitina lęšiuką ir rageną bei pašalina medžiagų apykaitos produktus, tai tarsi nuolat tekantis šaltinis. Skystis susidaro krumplyne, o išteka į venas per siaurą 0,37 mm skersmens latakėlį – Šlemo antį. Tekėdamas jis sukuria tam tikrą spaudimą, taip išlaikoma akies funkcijoms labai svarbi elastinga rutulio forma. Sutrikus nutekėjimui, skystis kaupiasi kamerose, akis spaudžiama iš vidaus, didėja akispūdis. Tai pažeidžia regos nervą, kuris atsakingas už vaizdo perdavimą į smegenis. Dėl spaudimo regos nervas pradeda negrįžtamai nykti, o žmogaus regėjimas prastėja.

Išskiriamos šios glaukomos rūšys:
- Atviro kampo glaukoma – sudaro 90 proc. glaukomos atvejų. Ši liga vystosi lėtai, gali būti susijusi su diabetu ir trumparegyste bei palaipsniui gali pakenkti abi akis. Lėtinė glaukoma ankstyvoje stadijoje nepasireiškia jokiais simptomais, neretai nustatoma tik tada, kai prarandamas periferinis regėjimas bei regos nervas jau yra pažeistas.
- Uždaro arba siauro kampo glaukoma – tai mažiau paplitusi glaukomos forma, kurią gali iššaukti akių traumos, įvairūs uždegiminiai procesai, akių vyzdžių išplėtimas vaistais. Ši glaukoma pasireiškia aštriu staigiu skausmu akyse arba aplink akis, neryškiu vaizdu bei akių paraudimu. Ši būklė reikalauja staigaus gydymo, nes gresia staigus apakimas.
- Glaukoma su normaliu akispūdžiu – pasireiškia dėl akių kraujotakos pablogėjimo.
- Vaikų glaukoma – tai įgimta liga, vaikai gimsta su padidėjusiu akispūdžiu. Pasitaiko 1 iš 10 000 atvejų.
Glaukomos gydymas
Glaukomos terminas vartojamas nuo viduramžių, tačiau tik neseniai išsiaiškinta, kodėl prarandamas regėjimas. 1745 metais Johann Zacharias Platner pažymėjo, jog glaukomos apimtos akys būna kietos čiuopiant. Tais laikais gydyta tik chirurginiu būdu. 1856 metais Albrecht von Graefe atliko iridoektomiją ir šis gydymo metodas buvo efektyvus kai kurioms glaukomos formoms gydyti. Tai buvo didelis žingsnis medicinoje, nes ne tik atrastas vienas iš gydymo būdų, bet ir atskleista, jog glaukoma būna įvairių formų. Daugiau nei prieš 100 metų pristatytas pirmasis vaistas glaukomai gydyti – Pilokarpinas, kuris naudojamas ir šiandien.
Glaukoma – tai daugybės faktorių liga, o pagrindinė priežastis – padidėjęs akispūdis. Deja, glaukoma nėra išgydoma liga, ją įmanoma tik pristabdyti. Taikomi vaistai, kurie mažina akies spaudimą, lazerinis bei operacinis gydymas. Manoma, jog kuo didesnis akies spaudimas, tuo daugiau prarandama regėjimo.
Vaistai glaukomai gydyti
Sergantiesiems glaukoma dažniausiai paskiriami akių lašai, kurie mažina akies spaudimą bei apsaugo regos nervą. Lašiukai gali pagerinti akies skysčio nutekėjimą arba sumažinti jo gamybą. Vaistai glaukomai gydyti klasifikuojami pagal jų veikliąsias medžiagas:
- Alfa agonistai – šie vaistai sumažina skysčio išsiskyrimą akyse bei pagerina akies drenažą. Galimi vaistų pavadinimai – Brimonal, Luxfen, Alphagan akių lašai. Galimi pašaliniai reiškiniai – akių perštėjimas, deginimas po vaistų įlašinimo, nuovargis, galvos skausmas, mieguistumas, išsausėjusi burna, nosis.
- Beta adrenoblokatoriai – šie vaistai mažina intraokuliarinio skysčio gamybą. Galimi vaistų pavadinimai – Timosan, Aritomol, Tim – Alcon. Galimi pašaliniai reiškiniai – gali sumažėti arterinis kraujo spaudimas, retėti pulsas, atsirasti mieguistumas, dusulys, ypač sergantiems astma.
- Karboanhidrazės inhibitoriai – šie vaistai sumažina akies spaudimą, mažindami intraokuliarinio skysčio gamybą. Vaistai – Azopt, Trusopt, Dorzolamide. Pašaliniai reiškiniai – šios grupės vaistai dar pakankamai nauji, tad pašaliniai reiškiniai nėra gerai ištirti, gali pasitaikyti akių perštėjimas, deginimas po lašų sulašinimo.
- Cholinerginiai (miotiniai) – šie vaistai sumažina akies spaudimą, pagerindami akies skysčio nutekėjimą. Dažnai šie vaistai vartojami kartu su kitais vaistais glaukomai gydyti, tokiu būdu kontroliuojama kiek skysčio akyse pagaminama ir pagerinamas to skysčio nutekėjimas. Vaistai – Pilocarpine. Pašaliniai reiškiniai – neryškus matymas naktį ar blogai apšviestose vietose (teatre) dėl akies vyzdžio susitraukimo. Miotiniai vaistai pagerina intraokulinio skysčio drenažą, sumažindami vyzdį ir tuo pačiu pagerindami skysčio nutekėjimą iš akies.
- Prostaglandinų analogai – pagerina akies skysčio pasišalinimą iš akies vidaus į kraujotaką. Vaistai – Latanoprost, Travatan, Xalatan lašai. Pašaliniai reiškiniai – gali pasikeisti akių spalva dėl rudo pigmento padidėjimo gydomoje akyje, blakstienų sustorėjimas, išvešėjimas, akių paraudimas, niežėjimas, neryškus vaizdas.
- Kombinuoti vaistai – šie vaistai būna kelių vaistų grupių derinys. Tokius vaistus patogiau naudoti, nereikia kelių buteliukų lašiukų bei finansiškai pigiau. Vaistai – Cosopt (dorzolamidas+timololis), Combigan (brimonidinas+timololis), Simbrinza (brinzolamido ir brimonidino tartrato derinys). Pašaliniai reiškiniai priklauso nuo to, kokios grupės vaistų derinys vartojamas.
Jei vartojami keli lašiukai, būtina prisiminti, jog tarp lašų būtinas bent 5 minučių intervalas.
Kaip sulašinti vaistus?
- Pirmiausia – higiena. Prieš procedūrą švariai nusiplaukite rankas. Vaistų buteliukas visada turi švarioje vietoje, kambario temperatūroje, sandariai uždarytas. Ant buteliuko užrašoma atidarymo data bei paciento vardas, jei vaistai naudojami gydymo įstaigoje.
- Pacientas šiek tiek atlošia galvą, o slaugytojas rodomojo piršto pagalba patraukia žemyn apatinį voką. Pakreipiamas vaistų buteliukas ir įlašinamas vienas lašas vaistų į susidariusią kišenę. Vaistų buteliukas negali liestis nei prie paciento voko, nei blakstienų, kad neperneštumėm bakterijų ant buteliuko lašintuvo.
- Po vaistų sulašinimo paciento paprašykite užmerkti akis ir ramiai pasedėti 2 minutes, tiek laiko reikia, kad vaistai patektų į gilesnius akies sluoksnius.
- Kad vaistai dar geriau įsisavintų, tegu pacientas savo pirštų pagalvėles uždeda ant vidinių akies kampų prie nosies ir nestipriai spausdamas palaiko 2 minutes. Taip sumažinsime vaistų sisteminius pašalinius reiškinius bei vaistai neišbėgs į nosį.
- Po 5 minučių galime lašinti kitus vaistus, jei vartojami keli preparatai.
Glaukomos profilaktika
Vyresniems nei 40 metų amžiaus žmonėms patariama kartą per metus apsilankyti pas akių gydytoją bei pasimatuoti akispūdį (intraokulinį spaudimą). Padidėjęs akispūdis laikomas vienu didžiausiu rizikos veiksnių glaukomos atsiradimui. Normalus akispūdis svyruoja nuo 10 iki 21 mmHg. Manoma, jog akispūdžiui esant tarp 21 -23 mmHg, rizika glaukomos išsivystymui padidėja keturis kartus, o jei virš 24 mmHg – rizika padidėja net10 kartų.
Su amžiumi taip pat didėja rizika glaukomos vystymuisi, vyresniame amžiumi ypač būdinga atviro kampo glaukoma. Taip pat būtina atkreipti dėmesį ir į paveldimumą, jei šeimoje buvo sergančiųjų šia liga, didelė tikimybė, jog ši liga gali vystytis ir kitiems šeimos nariams.
Neatmetama ir padidėjusio arterinio kraujo spaudimo bei glaukomos ryšys. Hipertenzija taip pat laikoma rizikos veiksniu.
Manoma, jog migrena ir periferinis vazospazmas taip pat gali įtakoti optinio nervo pakenkimą. Taip pat akių traumos gali predisponuoti glaukomos vystymąsį.
Teigiama, jog didžioji dalis, sergančiųjų glaukoma – trumparegiai, tad miopija (trumparegystė) taip pat laikoma rizikos veiksniu.
Tyrimai rodo, jog sergantieji cukriniu diabetu yra du kartus didesnėje rizikoje susirgti glaukoma, nors ryšys nėra kol kas visiškai aiškus.
Diskutuotinu rizikos veiksniu laikomas rūkymas. Vieni tyrimai rodo, jog buvę rūkaliai yra tokioje pačioje rizikoje susirgti glaukoma, kaip ir nerūkantieji. Kiti tyrimai rodo, jog atviro kampo glaukoma dažniau gali išsivystyti tiems rūkaliams, kurie vis dar neatsisakė rūkymo.
Ilgalaikis kortikosteroidų naudojimas dažnai sukelia vaistų iššauktą glaukomą (antrinė glaukoma). Tyrimai rodo, kad bet kokiu pavidalu vartojami kortikosteroidai (tepalai, inhaliatoriai, tabletės ir kt) sukelia intraokulinio spaudimo padidėjimą.
Ir dar …
Labai informatyvus trumpas glaukomos apibūdinimas